No solo se trata de azúcar
La diabetes empieza mucho antes de que la glucosa suba. Y tiene etapas que casi nadie conoce — ni mide.

La diabetes no es solo una enfermedad del azúcar.
La mayoría de las personas, cuando escuchan "diabetes", piensan automáticamente en azúcar. Menos azúcar, menos riesgo. Y aunque esa lógica no está del todo equivocada, apenas describe la superficie de algo mucho más profundo: que la diabetes es un trastorno del metabolismo.
El metabolismo funciona como un sistema. Cada vez que comes, el hígado almacena y libera glucosa; los músculos la consumen, el tejido graso regula las hormonas y el páncreas produce la insulina que mantiene el equilibrio. Cuando falla, surgen distintos problemas en distintas partes del sistema. El páncreas compensa con más insulina, el hígado con más glucosa y el tejido adiposo almacenando más grasa.
Por mucho tiempo, la glucosa no se dispara. El cuerpo encuentra la manera de compensar y mantener los niveles dentro de un rango aceptable. Pero ese esfuerzo tiene un costo y, poco a poco, el equilibrio se va perdiendo. Es entonces cuando aparecen los primeros síntomas —síntomas que rara vez se asocian a la diabetes, de ahí que se estime que en México haya 4.5 millones de personas viviendo con diabetes SIN saberlo.
Si la evolución de la diabetes no siempre es perceptible, ¿cómo reconocerla? Su desarrollo tiene cuatro etapas:
Todo parece normal.
Las primeras señales se sienten como fatiga que no se resuelve con más descanso, dificultad para bajar de peso (incluso comiendo bien) y antojos recurrentes de carbohidratos y dulces. En mujeres, pueden sumarse ciclos irregulares, acné persistente y vello en zonas no habituales —lo que muchas conocen como SOP, una condición que, en la mayoría de los casos, comparte el mismo problema de fondo: la resistencia a la insulina, el primer eslabón de la diabetes.
En esta primera etapa, la glucosa en ayunas todavía se mantiene dentro del rango normal, por debajo de 100 mg/dL, porque el páncreas compensa produciendo más insulina. El índice HOMA-IR detecta la resistencia a la insulina. Usa la glucosa y la insulina en ayunas para evaluar si tu páncreas está haciendo un esfuerzo excesivo.
El momento que más se subestima.
En la prediabetes, los síntomas de la etapa anterior se intensifican. A veces aparece un oscurecimiento en los pliegues del cuello o las axilas —acantosis nigricans— que muchos descartan como algo estético, sin saber que es una señal visible de que la insulina ya no cumple bien su función.
Aquí los rangos ya se notan más: glucosa en ayunas entre 100 y 125 mg/dL, o hemoglobina glicosilada entre 5.7% y 6.4%. En la resistencia a la insulina, la glucosa todavía se mantiene normal. En la prediabetes, esa compensación ya no alcanza y la glucosa empieza a subir.
Lo importante es que, hasta aquí, ambas etapas son clínicamente reversibles. El Programa de Prevención de la Diabetes (DPP) demostró que los cambios en el estilo de vida redujeron el riesgo de progresión hacia la diabetes en un 58%. En personas mayores de 60 años, ese porcentaje superó el 70%. No con medicación, sino con intervención en los hábitos.
Diabetes, sí, pero con margen.
Con la diabetes ya establecida, aparecen síntomas más pronunciados: sed frecuente, necesidad de orinar con frecuencia, visión borrosa en algunos momentos del día. El cuerpo ya no logra disimular lo que está pasando.
Los rangos también cambian: glucosa en ayunas igual o mayor a 126 mg/dL, o hemoglobina glicosilada igual o mayor a 6.5%. El páncreas ya no puede mantener la compensación que mantuvo durante años.
Y sin embargo, la investigación reciente ha comenzado a reconocer que esta etapa todavía tiene margen.
El estudio DiRECT (Diabetes Remission Clinical Trial) mostró que casi la mitad de las personas con diabetes tipo 2 de diagnóstico reciente logró la remisión completa mediante una pérdida de peso significativa. Al reducirse la grasa acumulada en el hígado y el páncreas, este pudo recuperar parte de su función.
El costo del daño acumulado
La glucosa elevada de manera sostenida daña los vasos sanguíneos desde adentro: primero los más pequeños, los que irrigan estructuras delicadas como la retina, los riñones y los nervios periféricos. Después, los grandes. Llegados a este punto, las consecuencias ya no son solo metabólicas.
El daño pasa a comprometer la vista, los riñones, la sensibilidad en los pies y, a veces, incluso el corazón. En esta etapa, el daño puede ser irreversible. No porque la medicina haya fallado, sino porque el proceso se prolongó demasiado.
Tu cuerpo envía señales difusas, síntomas que vistos por separado, parecen menores, pero que al observarlos a través de tus biomarcadores, cuentan una historia metabólica completa.
💡 Tu metabolismo ya te está hablando. Timeless te ayuda a escucharlo a tiempo.
¿Por qué medir la insulina en ayuno?
Todos miden glucosa en ayuno para saber cuánta azúcar circula en la sangre. Pero esa cifra puede aparecer perfectamente normal mientras la insulina ya está elevada —señal de que el páncreas está trabajando más de lo que debería para mantener ese equilibrio.
Una glucosa de 85 mg/dL puede ser la de alguien con un metabolismo eficiente, o la de alguien cuyo páncreas produce el doble de insulina para lograr exactamente ese mismo número. Dos resultados idénticos. Dos realidades metabólicas completamente distintas.
El análisis existe, está disponible, pero casi nadie lo pide.
Mide tu insulina en ayuno. Combinada con la glucosa, permite calcular el índice HOMA-IR: el marcador más sensible para detectar resistencia a la insulina antes de que la glucosa suba.
💡Tip: Timeless incluye HOMA-IR en el nuevo panel inicial de la membresía anual.

Cómo actuar sobre el metabolismo antes del diagnóstico.
Casey Means se formó como cirujana en Stanford, operó durante años y en algún punto se hizo una pregunta que muchos médicos evitan: ¿por qué seguimos tratando la diabetes tarde?
Dejó la cirugía y se adentró en el estudio del metabolismo a través del monitoreo continuo de glucosa. Escribió Good Energy (2024), que se convirtió en referencia del movimiento de salud metabólica en Estados Unidos. Su tesis central apunta en la misma dirección que este Newsletter: la glucosa alta no es la causa del problema, es la consecuencia de un metabolismo que lleva tiempo sin recibir las señales correctas. Y ese proceso empieza mucho antes de que aparezca en un diagnóstico.
Su protocolo no está diseñado para bajar el azúcar. Está diseñado para recuperar la salud metabólica desde adentro.
El protocolo
📊 Monitoreo continuo de glucosa para ver el impacto real de cada alimentos y así entender cuáles generan picos, cómo afecta el sueño a la glucosa en ayuno, qué hace el estrés en la curva metabólica.
🥗 Alimentación basada en comida real que aportan fibra, proteína y micronutrientes sin generar el caos metabólico que genera el ultraprocesado.
🏋️ Movimiento funcional diario. El músculo esquelético es el órgano más grande de absorción de glucosa — y usarlo consistentemente es una de las intervenciones metabólicas más potentes que existen.
😴 Sueño como prioridad metabólica ya que una sola noche de sueño deficiente puede elevar la resistencia a la insulina al día siguiente.
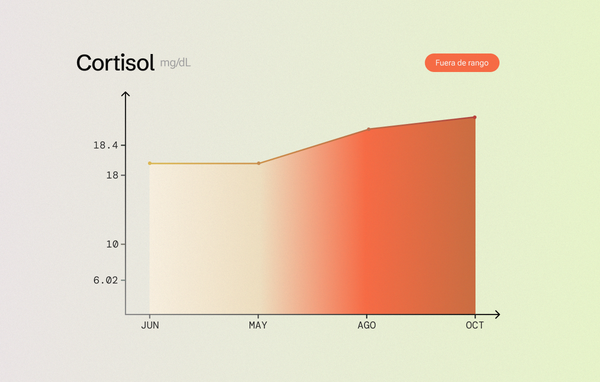
Los resultados fueron sostenidos: Menos picos de glucosa, mejor sensibilidad a la insulina, menos inflamación crónica. Y con eso, cortisol más estable, hormonas del apetito reguladas, desorden metabólico revertido.

💡 El cambio comienza con datos. Mide tus biomarcadores.