Medir el colesterol es muy de los 80's
No todo el riesgo cardiovascular puede reducirse con dieta y ejercicio, y eso no te lo va a decir el colesterol.
Una señal no mide el riesgo. Varias sí.
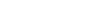
Durante décadas, el colesterol fue la estrella de la salud cardiovascular. El que el médico revisaba, el que aparecía en las noticias, el que la gente intentaba bajar con avena.
Medirlo no está mal, pero por sí solo es un número muy limitado. Lo que hoy sabemos es que medir el colesterol no es igual a medir el riesgo cardiovascular.
¿Por qué? Primero, entendamos que el colesterol necesita partículas para transportarse por la sangre y no todas son iguales. El análisis estándar mide la cantidad total de colesterol, pero no cuántas de las partículas que lo transportan son dañinas (LDL). Y son esas partículas, no el colesterol, las que pueden perjudicar tus arterias. Además, hay riesgos derivados de la carga genética y del nivel de inflamación que el estudio del colesterol nunca va a detectar. Una señal no es la historia completa.
Para medir con precisión el riesgo cardiovascular, se necesita saber cuántas partículas dañinas lo transportan y en qué estado se encuentra el sistema que las rodea.
Hay tres biomarcadores más reveladores que el colesterol:
- Una molécula llamada apolipoproteína B (ApoB), que aparece exactamente una vez en cada partícula de LDL. Eso la convierte en un conteo directo y preciso de cuántas partículas dañinas están circulando.
- La lipoproteína Lp(a) es una variante del LDL con una particularidad importante: está determinada genéticamente. No baja con dieta ni con ejercicio, y es uno de los factores de riesgo cardiovascular independiente más fuertes que se conocen. Aproximadamente 1 de cada 5 personas la tiene elevada.
- La proteína C reactiva de alta sensibilidad mide la inflamación sistémica de bajo grado, un estado crónico que afecta directamente el comportamiento de las partículas que transportan el colesterol, pues estas no circulan en un vacío; lo hacen en un entorno que puede hacerlas más o menos dañinas.
Durante años, el análisis estándar fue suficiente porque era lo único que había. Hoy no lo es. La medicina tiene herramientas para evaluar el riesgo cardiovascular con una precisión que permite actuar mucho antes de que algo ocurra, no después.
💡 Medir tu riesgo cardiovascular no es un lujo. Es la diferencia entre reaccionar y prevenir.
Del alcohol a la hipertensión
30% de los mexicanos menores de 40 años viven con hipertensión arterial sin saberlo. Sin síntomas, sin diagnóstico, sin tratamiento. La presión arterial alta no duele, no avisa. Y hay factores que la elevan de forma sostenida que casi nunca asociamos con ella.
El alcohol es uno de los más subestimados.
Confunde porque en las primeras horas después de tomarlo, puede bajar la presión. Se siente como algo que relaja el sistema. Pero con consumo frecuente ocurre lo contrario. Activa el sistema nervioso, fragmenta el sueño aunque provoque somnolencia, aumenta la inflamación y altera el control vascular. El resultado es presión arterial más alta de forma sostenida, incluso en personas jóvenes y sin otros factores de riesgo aparentes.
La evidencia hoy es bastante clara: no existe un nivel de consumo sin costo fisiológico. Cualquier cantidad tiene impacto, y en el contexto cardiovascular ese impacto no es trivial.
Un metaanálisis publicado en 2023 analizó la relación entre consumo de alcohol y presión arterial en casi veinte mil personas. Encontró que incluso una bebida al día se asocia con aumentos medibles. La relación es lineal, sin un umbral seguro identificable. No necesitas beber mucho para empezar a mover la presión hacia arriba.

Si eliminarlo no es una opción, al menos evita el alcohol en los momentos en que tu cuerpo necesita más recuperación: noches de poco sueño, días de entrenamiento intenso, semanas de estrés elevado. Cada vez que lo evitas ahí, reduces la frecuencia sostenida que es exactamente lo que mantiene la presión elevada.
El efecto acumulativo del calor
Rhonda Patrick, doctora en ciencias biomédicas y una de las voces más rigurosas en longevidad, no ve el sauna como un momento de relajación. Lo ve como un estímulo fisiológico: la frecuencia cardíaca sube a ~120 bpm, la presión arterial baja después de la sesión, el flujo sanguíneo aumenta. Las respuestas que activa son casi idénticas a las del ejercicio cardiovascular moderado.
Y como el ejercicio, el beneficio no está en una sesión. Está en repetirlo.
Lo que más la convenció fue que el efecto crece con la dosis, en frecuencia y en duración. Quien hace 4–7 sesiones por semana pero solo 11 minutos tiene una fracción de los beneficios de quien se queda 20.
Su protocolo:
- Temperatura: ~80°C
- Duración: 20 minutos por sesión
- Frecuencia: 4–7 veces por semana
Los resultados:
🫀 Muerte cardíaca súbita.
Baja 22% con 2–3 sesiones por semana, y 63% con 4–7
🧠 Demencia y Alzheimer.
Cae entre 60 y 66% en quienes lo usan con mayor frecuencia
📉 Mortalidad total.
40% menos
❤️ Hipertensión, enfermedad cardiovascular e infarto.
Reducciones consistentes en todos.
Si quieres ver qué le hizo el sauna a un cuerpo medido con precisión, revisa este protocolo que publicamos en una edición anterior: 90 días de sauna con Bryan Johnson.